La Storia della Borreliosi di Lyme: Dalla Sua Scoperta a Oggi
A causa della comparsa di numerosi casi di artrite in modo del tutto inaspettato nella contea di Old Lyme (Connecticut, USA), il dr. Allen Steere, epidemiologo e reumatologo identificò i

primi casi di Malattia di Lyme, era l’anno 1975. Una spirocheta risultò essere la causa di questa malattia. Fu chiamata Borrelia burgdorferi, dal nome del dr. Willy Burgdorfer, che nel 1982 nel Rocky Mountain Laboratories, (Montana, USA), scoprì la correlazione tra la malattia e questo agente patogeno.
Da allora il numero dei casi è andato aumentando estendendo le zone interessate fino a tutto l’emisfero nord, dove nei nostri giorni, la borreliosi di lyme, risulta essere la più diffusa malattia infettiva trasmessa da vettori. In Europa non era del tutto sconosciuta, anche se non si era accertato l’agente eziologico a causa della mancanza dei mezzi tecnologici. Questa è uno dei motivi per cui si preferisce chiamare questa patologia Borreliosi di Lyme (BL) invece che Malattia di Lyme: Buchwald (Germania 1883), Afzelius (Svezia 1909), Garin (Francia 1922), Bafverstedt (Svezia 1943).
La Comparsa della Borreliosi di Lyme: Un Racconto dal 1975
I primi casi registrati in Italia furono accertati in Liguria nel 1983, a ciò, seguirono altri casi a Trieste dove nel 1986 fu isolato il germe patogeno. Per questo motivo fu fondato il GISML –

Gruppo Italiano per lo Studio della Malattia di Lyme.
La suddetta malattia è seria e quindi da non sottovalutare visto e considerato che è responsabile di gravi danni permanenti e che tanto il vettore quanto il microrganismo responsabile della patologia si stanno ampiamente diffondendo sia in natura che negli ambienti antropizzati. Ecco perché vale la pena conoscere i fattori di rischio e la modalità di prevenzione. Questo coinvolge sia la popolazione in generale che, in particolare i lavoratori e i datori di lavoro sulla base alla normativa in materia di sicurezza e salute sui luoghi di lavoro.
Il decreto legislativo 626/94, in materia di sicurezza e salute sui luoghi di lavoro, dedica infatti il Titolo VIII al rischio di esposizione ad agenti biologici e prevede che venga effettuata una valutazione dei rischi per la sicurezza e la salute dei lavoratori.
Il datore di lavoro deve poi fornire ai lavoratori informazioni ed istruzioni, in relazione ai rischi per la salute dovuti agli agenti biologici presenti, ed a sottoporli a sorveglianza sanitaria da un medico competente.
Al riguardo crediamo sia importante ricordare che:
- nell’emisfero nord è divenuta tra le più diffuse malattie infettiva trasmesse a mezzo di vettori;
- gran parte della popolazione risulta essere a rischio di esposizione;
- spesso non è facile da diagnosticare o, al contrario, viene erroneamente diagnosticata;
- una informazione chiara e corretta consente di evitarla o comunque affrontarla con successo al fine di evitare la progressione fino alle fasi tardive, con i relativi disturbi cronici invalidanti a cui rende soggetti.
Schematicamente si può dire che esistono due famiglie di zecche: le Argasidae o molli e le Ixodidae o dure. E’ solamente in queste ultime che si trova la zecca, vettore della BL e più specificamente si tratta dell’Ixodes ricinus.
Borreliosi di Lyme: Vettori, Sintomi e Prevenzione
Questo tipo di zecca e la relativa presenza dell’infezione da lei causate sono fenomeni diffusi. Due sono le aree a più elevata endemia e cioè la penisola Scandinava e il gruppo dei Paesi dell’ex blocco socialista con l’aggiunta di Austria e Germania meridionale. In Italia dopo i casi a cui abbiamo già fatto riferimento avvenuti in Liguria e nel Friuli, se ne sono

progressivamente riscontrati degli altri interessando in particolare regioni come lo stesso Friuli Venezia Giulia, la Liguria, il Veneto, l’Emilia Romagna e il Trentino Alto Adige. Risultano comunque alcuni casi anche in Piemonte e Lombardia, soprattutto nella zona dei laghi.
In Italia la BL, come previsto dal DM 15/12/90, è soggetta a notifica obbligatoria in classe V, anche se come nel caso di altre patologie, questo obbligo sociale è ampiamente disatteso. Ciò impedisce di avere un quadro preciso della situazione in atto e del suo evolversi. Un’indagine epidemiologica effettuata dal GISML ha preso in esame le regioni più colpite dal problema, e in conseguenza di ciò sono emersi dati non troppo incoraggianti. Nel periodo dal 1986 al 1997 i casi di BL erano stati 1171 circa con una costante tendenza all’aumento.
La BL è una zoonosi trasmessa all’uomo dalla puntura di una zecca infetta del tipo Ixodidae, più specificamente in Europa trasmessa dalla Ixodes ricinus, generalmente nota in Europa centrale anche come “zecca dei boschi”. Si tratta di zecche presenti in vari ambienti del territorio, di dimensioni variabili da 2 ad 8 mm in base al loro stadio di sviluppo (larva, ninfa, adulto), molto resistenti a condizioni ambientali sfavorevoli e caratteristicamente distribuite a “macchia di leopardo” con zone infestate divise da zone indenni.
L attività di questo tipo di zecca si svolge prevalentemente dalla primavera all’autunno avanzato, anche se, in caso di inverni miti si è riscontrata una certa attività. Sono parassiti di numerosi animali selvatici e domestici ed a volte anche dell’uomo. Si nutrono del sangue del loro ospite, un pasto che dura anche diversi giorni, con l’obiettivo di completare il proprio ciclo di sviluppo. Le femmine adulte, alla fine del pasto, si lasciano cadere a terra per morire solo dopo aver deposto numerose uova. La puntura generalmente non viene rilevata dalla vittima a causa di una sostanza anestetica presente nella saliva del parassita.
Lo stadio in cui le zecche sono maggiormente coinvolte nella trasmissione dell’infezione è quello ninfale, e questo perché, coincide con il periodo di massima attività del parassita associato al periodo di massima attività dell’uomo all’aperto. La zecca è un acaro e non un insetto, non può volare né saltare, si limita a camminare, attendendo sull’erba e attaccandosi all’ospite quando questi gli passa accanto. Al fine di non creare inutili allarmismi c’è da dire che nelle nostre zone la percentuale di zecche infette risulta essere ancora bassa, ciò significa che essere punti da una zecca non significa automaticamente ammalarsi di Bl.
Le Zone a Rischio
L’ambiente ideale per le Ixodes ricinus è quello dove sussiste un alto tasso di umidità relativa. Predilige ambienti umidi, ombreggiati, con una bassa vegetazione ed ancor meglio un letto di foglie secche, Erba incolta, zone di confine tra prato e bosco soprattutto se con presenza d’acqua risultano essere un Habitat adatto. Si riscontrano comunque un

progressivo adattamento ed espansione in altri ambienti, cosa che rende a rischio anche i parchi urbani ed i giardini privati.
I Serbatoi d’infezione sono soprattutto i topolini di campagna da cui la zecca riceve il germe punge. L’Ixodes ricinus nel opera una selezione riguardo il suo ospite ed attacca quindi chiunque le passi accanto, tutti gli animali possono fungere da vettore compresi quelli a sangue freddo.
Un ruolo rilevante a questo riguardo sono gli uccelli che fungono da veicoli di trasporto aereo, a lunga – media distanza, determinando l’infestazione di aree che prima non contavano la presenza della zecca. Ciò permette di comprendere l’impossibilità di operare una disinfestazione su vasta scala con qualche possibilità di successo.
Lotta Contro la Borreliosi di Lyme: Prevenzione ed Informazioni
Non essendo praticabile, come già accennato, un’adeguata disinfestazione risolutiva, la prevenzione principale è l’evitare di essere punti. Ovviamente ciò non vuol dire evitare le zone all’aperto, ma adottare delle misure semplici e pratiche come ad esempio quella di coprirsi il più possibile indossando indumenti a maniche lunghe e pantaloni lunghi infilati dentro a scarponcini o
comunque dotati di stringhe o, in alternativa, pantaloni lunghi infilati nei calzettoni.
Si deve cioè far sì che la zecca trovi difficile raggiungere zone di pelle scoperta. Sono da preferire vestiti di colore chiaro in modo che le zecche, essendo scure, possano essere identificate facilmente e quindi rimosse prima che si attacchino alla pelle. E’ buona norma camminare al centro dei sentieri, evitando di strusciarsi contro la vegetazione ai lati, e fare attenzione a non sedersi direttamente sull’erba. Per I cacciatori c’è da prestare attenzione nel maneggiare e trasportare la selvaggina perché questa può essere infestata da zecche.
Esistono Repellenti a base di permetrina a bassa concentrazione che risultano essere efficaci ma non in commercio in Italia. Risultano limitatamente efficaci i repellenti a base di DEET applicati su vestiti e cute esposta, è importante però non eccedere nella quantità e frequenza d’uso, ricordando che potrebbero essere tossici nei bambini piccoli.
Anche i cani ed i gatti possono veicolare le zecche e quindi è buona norma controllarli spesso e ricorrere al consiglio del Veterinario per i prodotti repellenti più efficaci. Una efficace prevenzione riguardo le zone residenziali consiste nel rimuovere attorno alle case i letti di foglie secche, gli arbusti e le cataste di legna come pure tenendo ben curati prati, siepi e cespugli. L’erba di prati e giardini va tenuta sempre ben tagliata per consentire una maggior penetrazione dei raggi solari.
Gestione Adeguata delle Punture di Zecca e della Borreliosi di Lyme
Le probabilità d’infezione diminuiscono in modo sensibile se la zecca resta attaccata alla cute per meno di 36-48 ore, ciò rende importante il controllo del corpo per poter estrarre eventuali zecche

il più velocemente possibile.
Dopo un’escursione i vestiti vanno lavati in lavatrice ad una temperatura il più alta possibile poi, prima di fare il bagno e completamente spogliati, si deve ispezionare accuratamente tutto il corpo con l’aiuto di un’altra persona per le zone difficilmente visibili.
Particolare attenzione deve essere rivolta al cuoio capelluto in modo particolare nei bambini che sono spesso colpiti in questa parte del corpo. Questo controllo preventivo deve essere fatto prima del bagno al fine di non urtare inavvertitamente una zecca, col risultato di spezzarne il corpo e lasciare il rostro conficcato nella pelle, rendendo così impossibile sapere che lì era presente una zecca. Questo è molto importante per le misure preventive che si devono invece adottare dopo l’estrazione.
La Corretta Estrazione della Zecca
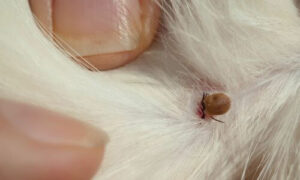
E’ importante la rimozione corretta di un’eventuale zecca infissa nella cute. Ciò va fatto afferrandola con una pinza a punte sottili il più aderente possibile alla cute e quindi tolta tirando verso

l’alto. Va afferrata al suo apice, il più aderente possibile alla cute evitando attentamente di prenderla per il corpo con il rischio di schiacciarla e quindi, di iniettarsi il suo contenuto come con una siringa.
C’è comunque, anche se si opera con la massima attenzione, la possibilità che la zecca si rompa e che il rostro resti conficcato nella cute. In tal caso si può estrarre il rostro scarificando delicatamente il punto cutaneo dove era infissa usando un ago da siringa sterile. Una volta rimossa la zecca è necessario disinfettare la cute, senza però usare disinfettanti coloranti, e si può applicare una pomata antibiotica per uno-due giorni. La zecca non va gettata ma deve essere conservata, per un successivo controllo, oppure va bruciata, il sistema migliore e più sicuro per eliminarla.
Per quanto riguarda le pinzette specifiche per zecche in Italia, fino a poco tempo fa, non si trovava nulla in commercio e molte persone si recavano in Austria o Svizzera per procurarsele. Adesso si cominciano a trovarle anche in Italia, in qualche farmacia e in negozi di articoli per animali, dal momento che una delle ditte estere produttrici ha aperto una filiale italiana.
L’errata Estrazione della zecca
Molti metodi empirici e raccomandati dalla “saggezza popolare” risultano essere inefficaci e magari anche pericolosi. Non si deve applicare nulla sul acaro, l’estrazione deve essere fatta

con l’unico e semplice utilizzo di una pinzetta a punte sottili. Da evitarsi assolutamente metodi impropri di estrazione quali l’applicazione di fonti di calore quali ad esempio brace di
sigaretta, fiammiferi spenti, aghi arroventati etc. o l’applicazione di sostanze varie come olio, petrolio, benzina, trielina, ammoniaca, acetone, etc. etc.
Con questi metodi si può indurre nella zecca un riflesso di rigurgito con aumento esponenziale del rischio di infezione visto ché il germe patogeno, causa della Bl si localizza nel suo intestino e nelle sue ghiandole salivari. Si deve inoltre evitare di toglierla con le mani o di schiacciarla tra le dita in quanto, c’è il rischio, anche se remoto, di acquisire l’infezione attraverso piccole lesioni della pelle o per schizzi di sangue negli occhi, nella bocca o nel naso.
Cosa fare dopo l’estrazione
Una volta rimossa la zecca è fondamentale effettuare tutti i giorni, per un periodo di almeno 30-40 giorni, un controllo della zona interessata dalla puntura per cogliere l’eventuale comparsa del

segno clinico della malattia nella sua fase precoce localizzata e cioè l’Eritema Migrante: una chiazza rossastra tondeggiante in espansione centrifuga che, molto spesso, tende a schiarire al centro formando un’immagine ad anello che si espande sempre più fino a sparire e con cui possono coesistere sintomi non specifici come febbre, stanchezza, sintomatologia simil-influenzale ed ingrossamento linfonodale.
Solo a questo punto va iniziata una terapia antibiotica. Si deve prestare attenzione anche all’eventuale comparsa di un’improvvisa artrite acuta, in persone che non ne hanno mai sofferto in passato, oppure di una cefalea non abituale o di una sintomatologia neurologica non spiegabile in altro modo. Va ricordato però che, con l’esclusione della tipica lesione cutanea, tutti gli altri disturbi non sono sintomi di Malattia di Lyme se non in alcuni casi. Di fronte a questi sintomi perciò, prima di sospettare una Malattia di Lyme, vanno ricercate ed escluse eventuali patologie reumatologiche c/o neurologiche primitive, molto più frequenti e diffuse rispetto alla BL.
Profilassi e Terapia per la Borreliosi di Lyme: Cosa Sapere
Non è indicata né raccomandata. L’assunzione di antibiotici maschererebbe i segni dell’eventuale infezione nel periodo di incubazione, va invece effettuato il controllo. Se durante i 30-40 giorni del periodo d’osservazione fosse necessario instaurare una terapia antibiotica, per intercorrenti patologie non correlate alla BL, si dovranno utilizzare farmaci efficaci per entrambe
le patologie ma seguendo lo schema previsto per la BL. Questo per evitare di inibire le manifestazioni cliniche dell’eventuale BL presente.
Il mancato rispetto di questa regola e quindi l’uso di antibiotici, impedisce infatti il manifestarsi dell’Eritema Migrante, unica lesione patognomonica della BL, senza però la certezza di eliminare l’ infezione facilitandone invece il suo progresso alle fasi successive più difficili da diagnosticare.
La Borrelia burgdorferi infatti, oltre a collocarsi frequentemente a livello endocellulare, si caratterizza per un precoce attraversamento della barriera emato-encefalica come pure con sue localizzazioni in altre zone raggiungibili con difficoltà dai farmaci. Questa è una delle principali ragioni per le quali la terapia va prolungata per tre settimane e per la quale i Macrolidi non sono indicati.
Non va eseguito alcun test a seguito di una semplice puntura di zecca. Il test da solo non è diagnostico. E’ gravato da scarsa sensibilità e specificità, non è standardizzato ed inoltre le metodiche utilizzate nei vari laboratori si differenziano l’una dall’altra e non sono spesso confrontabili. Vi sono molte false positività, false negatività e reazioni crociate. Nelle aree endemiche poi circa il 15% delle persone sane risulterà comunque positivo, in quelle non endemiche tale percentuale è intorno al 5-10%.
Il test inteso come esame di screening va quindi evitato: non si deve curare il test di laboratorio bensì la malattia. Anche per il Western blot, utilizzato come test di conferma in caso di ELISA od IFA positivi, vi sono grandi limitazioni: spesso può essere anch’esso negativo durante la fase Precoce Localizzata di malattia; una terapia antibiotica, anche incongrua, instaurata nella fase Precoce Localizzata può smorzare o bloccare la risposta immunitaria, portando ad una perdita di reattività, creando così una pericolosa causa di falsa siero-negatività anche nella fase Disseminata Precoce di malattia.
La Diagnosi e il Trattamento della Borreliosi di Lyme
I principi attivi da usare nella Fase Precoce sono Tetraciclina, Doxiciclina, Amoxicillina e, in caso di allergia, Cefuroxima acetile. Vanno assunti per sospensione orale e per un periodo di tre settimane. I Macrolidi sono attivi in vitro ma poco in vivo e sono da considerarsi farmaci da utilizzare come ultima chance in caso di intolleranza, raramente riscontrata, a tutti i precedenti. Nelle Fasi successive della malattia è indicata una terapia parenterale con Ceftriaxone per almeno due settimane.

Non esiste alcun vaccino. Un vaccino messo a punto negli USA, è stato ritirato dal commercio il 25 febbraio 2002. Anche se in Italia non è ancora commercializzato, esiste invece un vaccino per un’altra malattia trasmessa da zecche: la TBE (Tick Borne Encephalitis o meningoencefalite virale da zecche) presente in molti Paesi europei ma poco in Italia e, per il momento, solo in determinate aree del nord-est. Attenzione quindi a non confondere questo vaccino per la TBE con quello per la BL che, come detto, non esiste. Va inoltre ricordato che la BL non da luogo allo sviluppo di immunità specifica perciò un paziente, precedentemente trattato e guarito, si potrà riammalare se punto nuovamente da una zecca infetta.
Come già accennato in precedenza, in Italia la BL è soggetta a notifica obbligatoria da parte del Medico che effettua la diagnosi. Ciò assume importanza rilevante, sia per la sorveglianza epidemiologica e sia perché consente di poter predisporre interventi sanitari adeguati in tempi brevi. Purtroppo pero tale obbligo è ampiamente disatteso. In Emilia Romagna, in aggiunta alla notifica obbligatoria, è stata anche attivata una sorveglianza speciale dedicata a questa malattia.
Eritema Migrante – definizione. Macula o papula eritematosa che, nella sua forma tipica, si espande progressivamente, nell’arco di giorni o settimane, per formare una larga lesione tondeggiante, di diametro superiore ai 5 cm, che tende a risolvere al centro lasciando un margine periferico in espansione centrifuga.


